Schlagwort: Therapie
-
Trapezmuskel: Welche Therapie ist besser?
In einer Studie wurde die Wirksamkeit zweier Techniken für die Beweglichkeit sowie die Schmerzreduktion bei stationären chronischen Nackenschmerzen verglichen.
-
Mechanische vs. Biopsychosoziale Physiotherapie: II Das neue Modell
Schon in den 70er Jahren wurden an den klassischen Systemen Mängel wahrgenommen. Das mechanische Modell war eindeutig unzulänglich. Die rein biologische und medizinische Herangehensweise integrierte wesentliche Faktoren nicht.
-
Mechanische vs. Biopsychosoziale Physiotherapie: I Einführung
Physiotherapie ist funktional und kosteneffektiv bei der Beurteilung und Behandlung von Muskel-Skelett-Erkrankungen. In der Regel kommen dabei mehrere Komponenten zum Einsatz.
-
Yoga Wirkungen: Hilfe bei Demenz
In meiner Praxis in Deutschland absolvierte ich auch Hausbesuche. Auf der Pflegestation einer wirklich hochpreisigen Seniorenresidenz musste ich aber mein Angebot einstellen. Mir wurde von der Stationsleitung die Mobilisierung der Patienten untersagt. Die Begründung war: „Dann können die Patienten womöglich auch alleine aufstehen.“ Ich bin froh, von diesen Zuständen nur noch zu hören. Weiterhin interessieren…
-
Die Kunst der Therapie: Worauf es ankommt
Was macht Therapie individuell, sicher und fachkompetent? Der genaue Blick auf den individuellen Menschen steht im Mittelpunkt.
-
Traumatherapie II: Super wirksame Alternativen
Die Traumatherapie Alternativen der komplementären und integrativen Ansätze sind gut erforscht und erweisen sich als sehr effektiv.
-
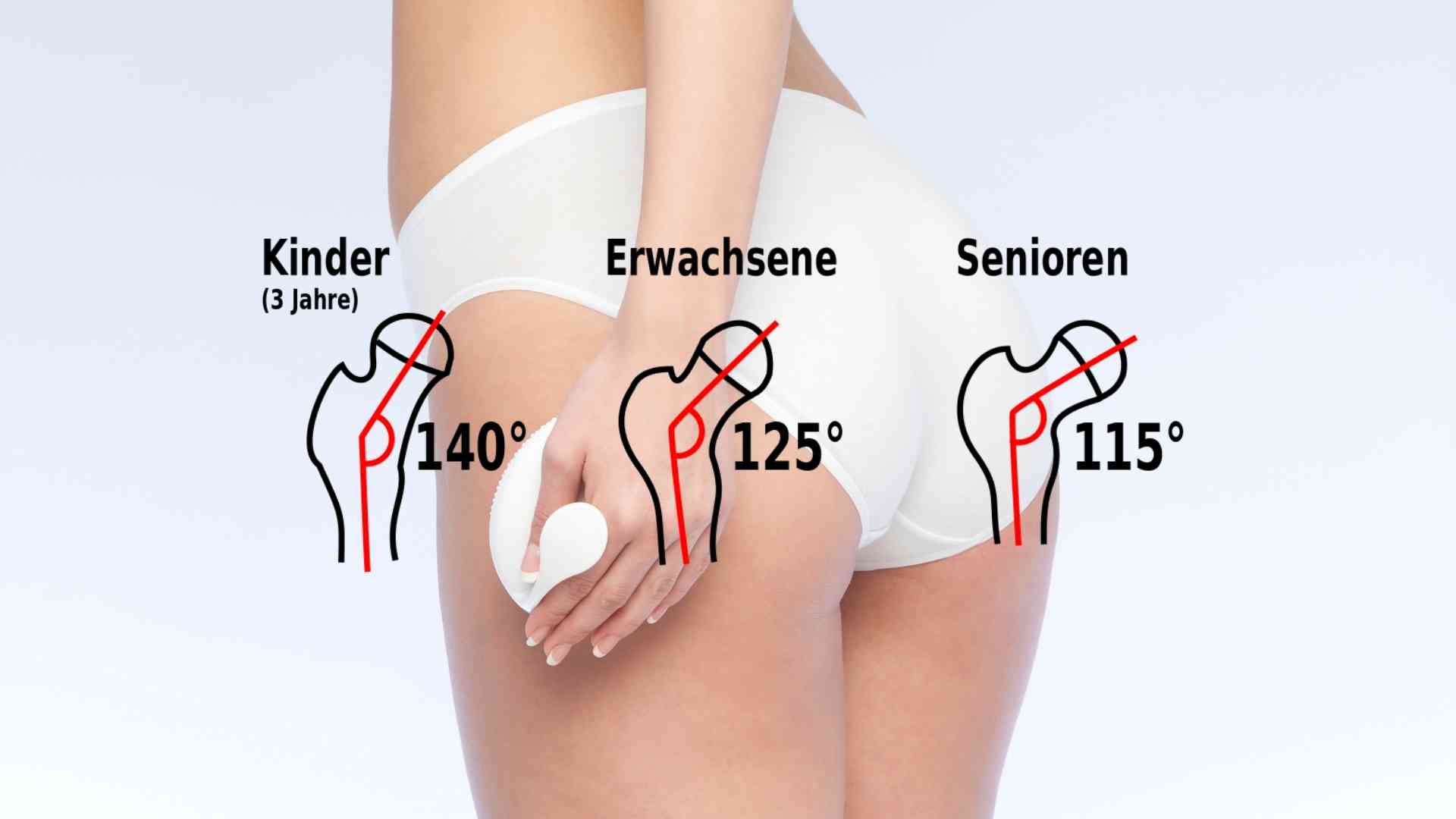
CCD-Winkel: Damit die Muskeln effektiver das Bein bewegen
Der Oberschenkelknochen hat einen Winkel zwischen Schaft und Hals. Dieser CCD-Winkel verändert sich im Alter. Das hat gravierende Folgen.
-
Interkostalneuralgie: Wenn ein Schmerz um die Brust zieht
Bei der Interkostalneuralgie treten Schmerzen im Rippenverlauf auf. Ich erkläre die Ursachen und zeige Dir verschiedene Behandlungsmöglichkeiten sowie Übungen auf.
-
Bluthochdruck: Therapie, Bewegung und Ernährung
Bei Bluthochdruck ist Bewegung das Mittel der Wahl. Schon leichte Bewegung hilft! Welche Bewegungsformen sind hilfreich?
-
Kompressionsstrümpfe, Stützstrümpfe & Antithrombosestrümpfe
Erfahre alles über medizinische Kompressionsstrümpfe, Antithrombosestrümpfe und Stützstrümpfe.