Kategorie: ALLGEMEIN
-
Korfu Natur-Camping
); Auf der idyllischen und grünen griechischen Insel Korfu lade ich Dich ein auf meinen Naturcampingplatz ohne Luxus, aber mit viel Ruhe. Der einfache Platz liegt mitten im Olivenhain. In drei Kilometern ist der Hausstrand. Weitere Strände und wunderschöne Felsküsten finden sich in unmittelbarer Nähe. Die Gartenfläche ist sehr groß, sodass die Zelte viel Platz…
-
Piriformis-Syndrom: Hilft Mobilisation?
Ist die Manipulation des Iliosakralgelenks zusätzlich zur klassischen Physiotherapie zielführend? Das hat eine aktuelle Studie untersucht. Untersucht wurde vor allem die Schmerzdruckschwelle. Diese erlaubt Rückschlüsse auf die Gelenkfunktion. Das Piriformis – Syndrom Das Piriformis-Syndrom schränkt die Alltags- und Gebrauchsbewegungen stark bis sehr stark ein. Der M. Piriformis überbrückt das Iliosakralgelenk. Er fixiert das Gelenk als…
-
Bringen Atemübungen etwas?
Die Atmung ist elementar für das Leben. Jede Zelle braucht Sauerstoff. Das Atemzentrum im verlängerten Mark sendet Signale für Ein- und Ausatmung. Das geschieht ohne unser Zutun, es ist also unbewusst. Mit Atemübungen nehmen wir bewusst Einfluss. Die Frage ist, bringt das überhaupt was? Der mehr oder weniger rhythmische Atemreiz veranlasst die Atemmuskulatur, den Brustkorb…
-
Chronische unspezifische Kreuzschmerzen: Ist die Faszie ein Schmerzgenerator?
Chronische unspezifische Kreuzschmerzen verändern die Strukturen und die Biomechanik. Das ist umfassend nachgewiesen und dokumentiert. Welche Rolle spielt nun exakt die Faszie und kann man mit einer entsprechenden Technik auf diese einwirken. Das war die Frage einer neuen Studie.
-
Steissbeinschmerzen: Dehnen oder Entspannen?
Bei Steißbeinschmerzen (Coccygodynie) gibt es verschiedene Therapiemöglichkeiten. Zwei typische Therapie sind die Muskel-Energie-Technik oder des statischen Dehnens des M. Piriformis und des M. Iliopsoas.
-
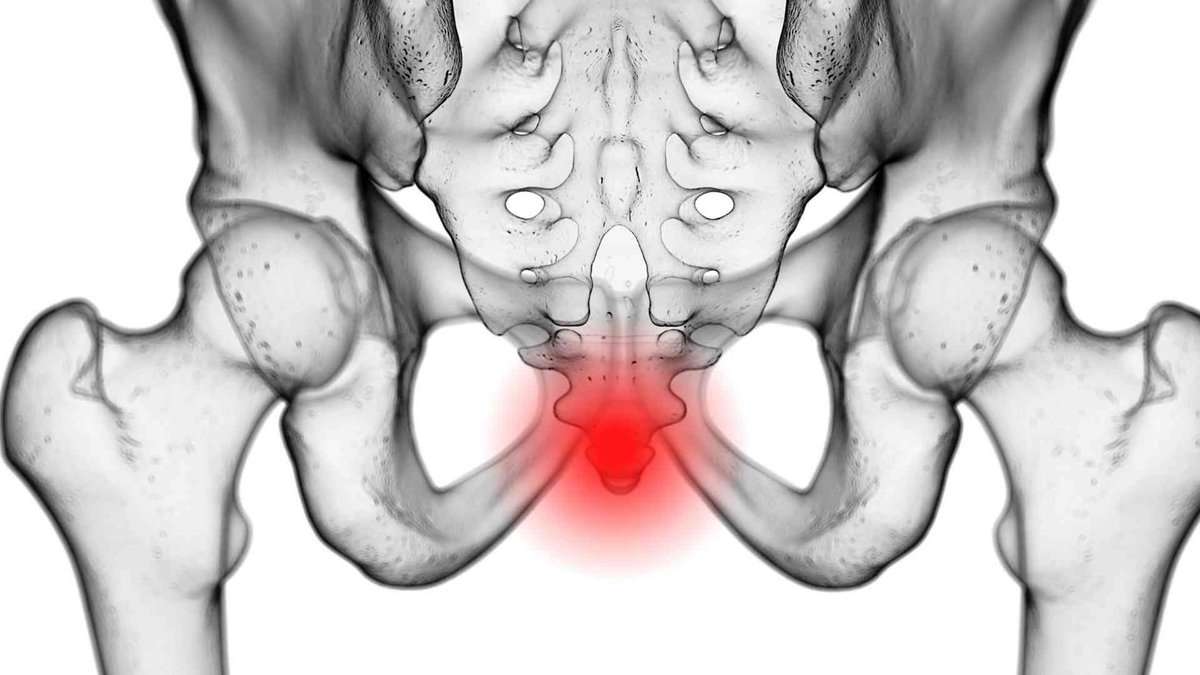
Schmerzen am Steissbein: Coccygodynie
Chronische Schmerzen des Steißbeins können viele Ursachen haben. Dabei sind Einige schwieriger in der Therapie als Andere. Entsprechend der Ursachen gibt es eine Reihe von Therapien. Das Steißbein (Os Coccygeus) ist ein Knochen unterhalb des Kreuzbeines (Os Sacrum). Das Kreuzbein und das Steißbein sind verknöcherte Wirbel. Sie verlängern also die Wirbelsäule nach unten. Früher hatten…
-
M. Piriformis: Kleiner Muskel – große Probleme
Der Piriformis Muskel kann einen ganz schön zwacken. Oder gar einen Bandscheibenvorfall vortäuschen. Erfahre hier mehr?
-
Nackenverspannung: Die moderne Volkskrankheit
Nackenverspannungen sind die Antwort des Körpers auf eine Überforderung in Deinem Alltag. Damit bist Du nicht allein, denn jeder Dritte hat im Durchschnitt ein Mal im Jahr Nackenverspannungen. Erfahre alles wichtige in meinem Artikel.
-
M. Trapezius: Deine Haltung bestimmt die Steifigkeit!
Eine „schlechte“ Haltung erhöht die Steifheit der oberen, mittleren und unteren Trapeziusmuskulatur[1]„Effects of cervicothoracic postures on the stiffness of trapezius muscles“(Hongying Liang, Suiqing Yu, Man Hao, Weixin Deng, Ming Lin, Zheng Zhang & Chunlong Liu)Medical & … Continue reading. Genau genommen ist es der Winkel zwischen Brustkorb und Kopf. Das nennt man zervikothorakale Haltung. Wenn Du…
-
Trapezius Verspannung: Detonisieren ist hocheffektiv
Löse Verspannungen im M. Trapezius durch eine (fast) unbekannte Übung. und erfahre über die vielen Gründe, warum er überhaupt Probleme macht.